ටිකෙන් ටික ඇඟේ හැඩ දැන් වෙනස් වෙලා
කුස ඉදිරියට නෙරලා. අම්මාගේ ඇඟේ හැඩය දැන් ටිකෙන් ටික වෙනස් වේගෙන යනවා. හිතට දුකයිද? නැහැනේ? උත්තරීතර මව්පදවිය ලබන්නට සැරසෙන අම්මට තමන්ගේ කුසේ දවසින් දවස වැඩෙන දරු පැටියා තරම් අම්මාගේ හැඩ රුව වැදගත් නෑ. අනික අම්මා දන්නවා, දරුවා ලැබුණට පස්සේ නිසි උපදෙස් මත කෙරෙන ව්යායාම හරහා ඇඟේ හැඩය නැවත ලබාගන්න පුළුවන් වග. මේ දේවල් ගැන හිතන්න අම්මෙක්ගේ හිතේ ඉඩ කොයින්ද? අම්මා ඉන්නේ චූටියා ගැන දාහක් සිතුවිලි හිතේ දරාගෙන. ඒ තමයි අම්මාගේ ආදරේ.
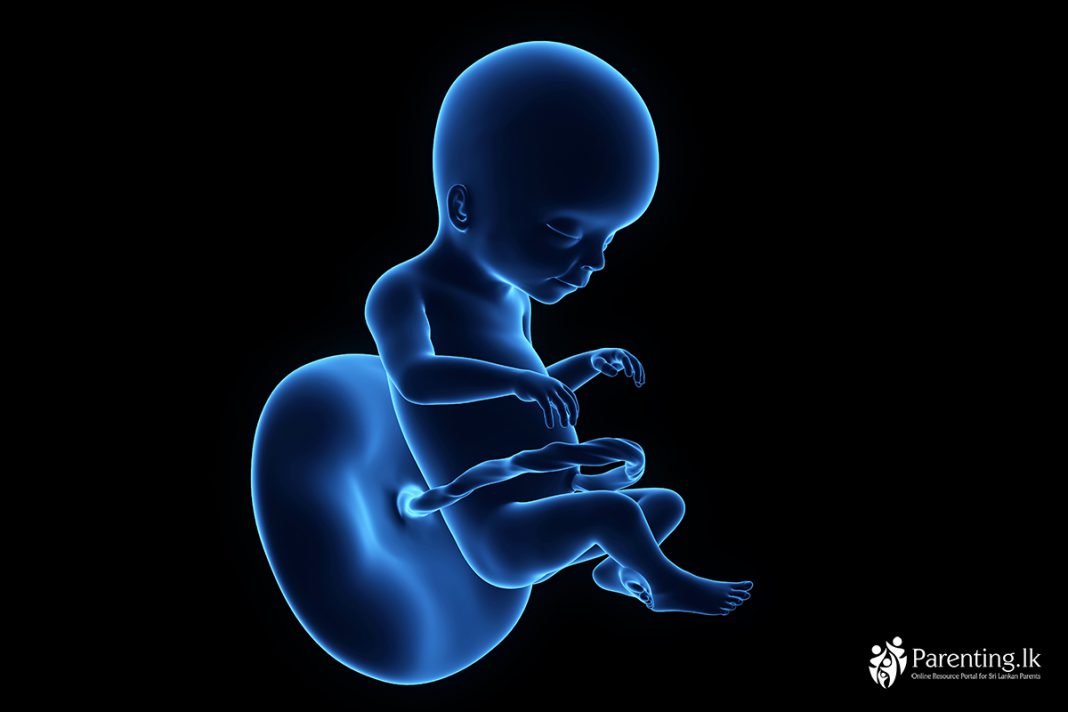
ගැබිනි සමයේ විසිවන සතිය
ඔබේ දරුවාගේ බර මේ වන විට ග්රෑම් 300ක් පමණ වෙනවා. ඒ වගේම හිසේ සිට තට්ටම දක්වා උස සෙන්ටිමීටර් 16.4 පමණ ඇති. මේ සතිය වන විට වෙනදාටත් වඩා වැඩියෙන් උරා බීම සිදු කරන දරුවා ආහාර ජීරණය සඳහා සිරුර හොඳින් හුරුකරගන්නවා. ඒ වගේම මලපහ නිපදවීම ඇරඹෙන අතරම ඔහු සිය බැඩවැල් තුළ ඒවා තැම්පත් කරගන්නවා.
ඔන්න ඉතිං, අම්මාගේ ජීවිතය තවත් ටික ටික් වෙනස් වෙනවා
විසි වන සතියේ අවසානයත් සමගම ඔබ ගැබිනි සමයේ හරි අඩක් ගෙවා අවසන්. වෙන ත්රෛමාසිකයේ මුල සිටම ඔබට බලපෑ කරකැවිල්ල, මතක නැතිවීම, කෙණ්ඩා පෙරලීම, සුව නින්දක් නොලැබීම වැනි තත්ත්වයන් මේ සතියේ පමණක් නොව ඇතැම් මව්වරුන්ට මින් ඉදිරියටත් පැවතිය හැකි අතරම මේ තත්ත්වයන් ගැබිනි සමයේ ඇති වන සාමාන්ය අපහසුතාවයන්ය. හැකි හැමවිටම විවේකීව කාලය ගත කළ හැකිනම් මෙවැනි තත්ත්වයන් යම්තාක් දුරකට මැඩපවත්වා ගත හැකියි.
දෙවන ත්රෛමාසිකයේ සිට යූනික අස්ථීයේ සිට ගර්භාෂයේ ඉහළ කොටසට ඇති දුර මැන බලා දරුවාගේ වර්ධනය තීරණය කිරීමට පටන් ගනී. එම දුර මගින් ඔඛෙ ගතකරන්නේ ගැබිනි බව කෙතරම් කාලයක්ද යන්න පිළිබඳව ද අවබෝධයක් ලබාගත හැකිවේ. ඒ ආකාරයට ගත් විට සති විස්සක ගැබිනි මවක් වන ඔබේ යූනික අස්ථීයේ සිට ගර්භාෂයේ ඉහළ කොටසට ඇති දුර සෙන්ටිමීටර් 20ක් අතර ප්රමාණයක් වේ. කෙසේ වුවත් අද වන විට බොහොමයක් වෛද්යවරුන් ස්කෑන් පරීකෂණය හරහා ද දරුවාගේ වර්ධනය මැන බලයි. එය ඉතා සාර්ථක ක්රමයකි. මන්ද යම් හෙයකින් දරුවාගේ වර්ධනය නියමිත සති ගණනට අනුකූලව වැඩි වුවහොත් අල්ට්රා සවුන්ඩ් පරීකෂනයක් හරහා එයට හේතු අනාවරණය කරගැනීමටද හැකියාව පවතී.
යූනික අස්ථීයේ සිට ගර්භාෂයේ ඉහළ කොටසට ඇති දුර ප්රමාණය වැඩිවීමට සාමාන්යයෙන් බලපෑ හැකි හේතු ලෙස
- ප්රසූත දිනය සාවද්ය ලෙස නිගමනය කර තිබීම
- උල්බ තරලය වැඩි වීම
- ඔබේ උකුළු ප්රදේශයට වඩා ඉහළින් දරුවා පිහිටා සිටීම
- ගැබිනි මවට ඇති වන දියවැඩියාව හේතුවෙන් ප්රමාණයෙන් විශාල දරුවෙකු සිටීම
- නිවුන් දරුවන් හෝ ඊට වැඩි ගණනක් දරා සිටීම
- ගර්භාෂයේ ෆයිබ්රොයිඩ් ඇති වී තිබීම
නමුත් සාමාන්ය මට්ටමට වඩා ප්රමාණයෙන් විශාල වුවද ඇතැම් දරුවන්ගේ කිසිදු ගැටලූකාරී තත්ත්වයක් පෙන්නුම් කරන්නේ නැත. ඇතැම් මව්වරුන්ගේ දරුවන් ප්රමාණයෙන් කුඩා විය හැකිය. මේ ආකාර දෙකම ඔබේ දරුවාට යම් ආබාධයක් ඇති විය හැකි බවක් පෙන්නුම් කරයි. ප්රමාණයෙන් විශාල වුවද කුඩා වුවද බහුතරයක් දරුවන් නිරෝගී මට්ටමේ පසුවෙයි.
ඔබ ඔබේ සමෙහි වෙනසක් දුටුවාද?
ඔබේ සිරුරේ එක් එක් තැන් අඳුරු පැහැ වන බවක් ඔබ දුටුවාද? පියයුරුවල කලූ පැහැති කොටස තද කලූ පැහැයකට හැරී තිඛෙන ආකාරය ඔබට දැකගත හැකියි. ගර්භණී සමයේ හෝමෝනවල ඇති වෙනසත් සමගම මෙලනින් වර්ණකය නිපදවීම වැඩි වීම මෙයට හේතුවයි. මෙලනින් වර්ණකයේ නිපදීවම ඉහළයාම නිසා මුහුණේ නාසය ආශ්රිත පෙදෙසේ, කම්මුල දෙපස, නලල, නිකට මෙන්ම උඩු තොලය ඉහළින් කලූපැහැති ලප ඇති වූ ආකාරය ඔබට දැකගත හැකියි. මේ තත්ත්වයද ගැබිනි සමයේ ඇති විය හැකි ඉතාම සාමාන්ය තත්ත්වයකි. යම් තාක් දුරකට මේ තත්ත්වය මගහැරීමට නම් හිරු එළියට ඍජුව නිරාවරණය වීමෙන් වළකින්න.
ඇතැම් මව්වරුන්ට ඇති වන උදරය සංකෝචනය හෙවත් හැකිලීම වැනි ස්වභාවයද මෙම කාලය ඇතුළත සාමාන්ය තත්ත්වයකි. මෙය ප්රසූතියේදී ඇති වන තත්ත්වයට යම් සමානත්වයක් දක්වන අතරම ගැබිනි සමයේ මැද භාගයේ ඇතැම් මව්වරුන් මුහුණ දෙන සාමාන්ය තත්ත්වයමි. එය විටින් විට ඇති වීමටද ඉඩකඩ ඇත. ඒ වගේම බොහොමයක් මව්වරුන්ට මේ තත්ත්වයේදී වේදනාවක් නොදැනෙන අතරම ඔවුන් ඒ පිළිබ`දව එතරම් තැකීමක් නොකරයි. නමුත් වේදනාවක් සමගම දිගින් දිගට මෙවැනි තත්ත්වයක් පවතී නම් වෛද්යවරයා වෙත දැනුම් දී අවශ්ය උපදෙස් ලබාගැනීම වඩා වැදගත් වේ.
මේ වන විට අම්මාගේ බර සාමාන්යයෙන් රාත්තල් 12ත් 13ත් අතර ප්රමාණයක් දක්වා වැඩි වී තිබිය හැක. පසුගිය සෑම ලිපියකම සඳහන් වූ පරිදි සෑම කාන්තාවකගේම මේ ප්රමාණයට බර වැඩිවීමක් නොවිය හැකිය. එය කාන්තාවගෙන් කාන්තාවට වෙනස් වේ. ඒ නිසාම මේ පිළිබඳව පසුතැවිය යුතු නොවේ. ඔබේ බරෙහි යම් වෙනසක් විය යුතු නම් වෛද්යවරයා හෝ සායනය මගින් ඒ පිළිබඳව ඔබට අනිවාර්යෙන්ම දැනුම් දෙනු ඇත.
ඒ වගේම අම්මා සිහි තබාගත යුතු අනෙක් කරුණ වන්නේ සැමවිටම පෝෂ්යදායී සමබල ආහාර වේලක් ලබාගැනීමෙන් ඔබේ දරුවා මනා සෞඛ්යයෙන් නිරෝගීව කුස තුළ වර්ධනය වන බවයි.
අම්මෙක් වෙන්න යන ඔබ දත යුතු ”ගැබිනි සමයේ දියවැඩියාව”
ගර්භණී සමයේ ඇතිවන දියවැඩියාව, වර්තමානයේ ලංකාවේ බහුලව පවතින බැවින් ගර්භණී මවක් ලෙස ආරම්භයේ සිටම ඒ පිළිබඳව විශේෂ අවධානය යොමු කිරීම මෙන්ම විශේෂ අවධානයෙන් කටයුතු කිරීම වඩා වැදගත් වෙනවා. ගර්භණී වීමට පෙරම මේ පිළිබඳව සිතා කටයුතු කිරීම තුළින් ඇතිවන සංකූලතා අවම කරගත හැකියි. ගැබිනි මවක් දියවැඩියාව තත්ත්වයට මුහුණ දිය හැකි අවස්ථාවන් දෙකකි. එනම් දියවැඩියාව පැවති කාන්තාවක් ගැබ් ගැනීම හෝ ගැබ් ගැනීමෙන් අනතුරුව දියවැඩියා තත්ත්වය ඇති වීමයි.
මේ අතරින් පළමු කාණ්ඩයේ ගැබිනි මව්වරුන් ගැබ් ගැනීමට පෙර ඔබේ තත්ත්වය පිළිබඳ අවශ්ය වෛද්ය උපදෙස් ලබා ගන්නට ඇති අතරම අවශ්ය ඖෂධ ප්රතිකාර පිළිබඳවත් දැනුවත්ව සිටිය හැකියි. දියවැඩියාව හරියට පාලනය වන තුරු ගැබ් ගැනීම ප්රමාද කරන ලෙස එම සායන හරහා ඔබව දැනුවත් වූ නිසාම මේ වන විට ඔබ ඒ තත්ත්වයේ සිටිය හැකිය. නමුත් යම් විටෙක ගැබ් ගැනීමට පෙර තමාට දියවැඩියා තත්ත්වය ඇතැයි නොදැන සිටි මව්වරුන් ද සිටිය හැකිය. එම නිසා දියවැඩියා තත්ත්වය පිළිබඳ නොදන්නා සෑම මවක්ම සති දොළහට පෙර දියවැඩියාව ඇත්දැයි සොය බැලීමේ පරීකෂණ සඳහා යොමු කෙරේ.
එසේම දියවැඩියාව කාලයක් පැවතීමෙන් ඇස් සහ වකුගඩු වෙත හානිකර බලපෑම් ඇති විය හැකි නිසාම ඒ පිළිබඳව අවශ්ය පරීකෂණ සඳහා ද මව්වරුන් යොමු කෙරේ. සති දොලහේදී සිදු කරන ප්රසූති දිනය නිර්ණය කිරීමේ ස්කෑන් පරීකෂණය ද භ්රෑණ අසාමාන්යතා නිර්ණය කෙරෙන ඇනෝමලි ස්කෑන් පරීකෂණය ද මෙවැනි මව්වරුන් සඳහා ඉතා වැදගත් වේ. මේ තත්ත්වයේ සිටින මව්වරුන් සති 16ට පෙර ඇස්ප්රින් ඖෂධයද ෆෝලික් අම්ල විටමිනය මිලිග්රෑම් වක් ලෙසද ලබාගත යුතුය.
මෙම ලිපිය හරහා වැඩි අවධානය යොමුවන්නේ ගර්භණී සමයේ දියවැඩියාව තත්ත්වය ඇති වන මව්වරුන් පිළිබඳවයි. මේ තත්ත්වය අපේ රට තුළ බහුලව දකින්නට ලැබේ. ඒ නිසාම ගර්භණී කාලය තුළ දෙවරක් දියවැඩියාව සඳහා මව්වරුන් පරීකෂාවට ලක් කෙරේ. ගර්භණී සමයේ දියවැඩියාව තත්ත්වය ඇති වන්නේ 16 පසුව නිසා සති දොලහේදී දියවැඩියාව නැති බවට සනාථ වුවද සති 24- 28 යන කාල සීමාව තුළදීත් මව්වරුන් පරීකෂණ සඳහා යොමු කෙරේ.
ගැබ් ගැනීමෙන් පසුව දියවැඩියාව රෝගයට ගොදුරු වීමේ අවදානම පවතිනේ,
- ස්ථූලතාවයෙන් පෙළීම
- මුල සිටම මුත්රාවල සිනී පැවතීම
- තම පරම්පරාවේ ඥාතීන්ට මෙම රෝගය පැවතීම
- වයස අවුරුදු 35 හෝ ඊට වැඩි මට්ටමේ මව්වරුන්
- පෙර මළ දරු උපත් සිදු වූ මම්වරුන්
- පෙර ගර්භණී තත්ත්වයකදී බර කිලෝ ග්රෑම් 4 ට වැඩි දරුවෙකු ප්රසූත කරන ලද මව්වරුන්
- අංගවිකල දරුවන් ලැබීමක් සිදුව ඇති මව්වරුන්
ගැබිනි සමයේ දියවැඩියා තත්ත්වය නිසා මවට ඇති විය හැකි සංකූලතා පහත පරිදිය.
- ගබ්සා වීමට ඇති ඉඩ කඩ වැඩිය
- බිළිඳාගේ වර්ධනය අධික වීමෙන් දරු ප්රසූතියේදී සංකූලතා ඇති වීම
- මළ දරු උපත් ඇති වීම
- ගබ්සා වීම
- අධි රුධිර පීඩනය ඇති වීම
- දරුවා බිහිකිරීම සඳහා සිසේරියන් සැත්කම වෙත යොමුවීමට සිදුවීම, සාමාන්ය ප්රසූතියකදී නම් යෝනි මාර්ගයේ තුවාල ඇතිවීමේ ප්රවණතාවය වැඩි වීම
එසේම කලලයට ඇති විය හැකි තත්ත්වයන් පහත පරිදි වේ.
බිළිඳාගේ වර්ධනය අධික වීම
- හෘදයේ, මොළයේ සහ අස්ථීවල අසාමාන්යතා ඇති වීම
- බිළිඳා වටා ඇති තරලය පිරී උල්බ කෝෂය නියමිත වේලාවට පෙර කැඩී යාම
- ස්නායු ආබාධ ඇති දරුවන් බිහිවීම, මලදරු උපත්, නොමේරු ළදරුවන් බිහිවීම
- ළදරුවාගේ හදවත, කශේරුකාවේ පහළ කොටස වැනි කොටස්වල යම් යම් ආකාරයේ සංකූලතා ඇති විය හැකිය
- දරු ප්රසූතියේදී ඇති විය හැකි අනතුරු හේතුවෙන් ළදරුවාට ෂෝල්ඩර් ඩිෂ්ටොෂියා තත්ත්වය ඇති වීම නිසා ස්නායු ආබාධ ඇති විය හැකි අතරම ඇතැම් විට මරණයට පත්වීම වුවද විය හැකිය
දියවැඩියා තත්ත්වය හේතුවෙන් ඇති විය හැකි අහිතකර බලපෑම් අවම කරගැනීම සඳහා
- පෙර දියවැඩියාව පැවති/පෙර ගැබ් ගැනීම්වලදී දියවැඩියාව පැවති මව්වරුන් පරීකෂාවට ලක්වීම අනිවාර්ය වේ
- රුධිරගත සීනි මට්ටම පාලනය කිරීම සඳහා අවධානය යොමු කළ යුතුය
- ෆෝලික් අම්ල විටමිනය මිලිග්රෑම් 5ක් ලබාගැනීම
- සති 16ට පෙර සිට ඇස්ප්රින් ඖෂධය ලබා ගැනීම
දියවැඩියා තත්ත්වය හඳුනා ගැනීම සඳහා ග්ලුකෝස් පානයට දී පැය දෙකකින් රුධිර පරීකෂාවට යොමු කිරීම මෙන්න නිරාහාරව සිට සිදු කරන OGTT (Oral Glucose Tolerance Test) – පරීකෂණය සඳහා ද මව්වරුන් යොමු කෙරේ. එමගින් දියවැඩියාව තිබේද නැතිද යන්න පිළිබඳව සොයා බැලෙනවා.
ගැබිනි මව දියවැඩියා තත්ත්වයෙන් පෙලෙන බව හඳුනාගත් පසු,
මේ කුමන තත්ත්වයේ සිටියද සෑම මවකගේම දියවැඩියා තත්ත්වය කළමනාකරනය කෙරෙන්නේ එකම ආකාරයකටයි.
- දියවැඩියා තත්ත්වය කෑම පාලනය මගින් පාලනය කිරීම සඳහා රෝහල් හරහා පවත්වනු ලබන සායන මගින් හෝ ඒ සඳහා වෘත්තීමය සුදුසුකම් සහිත හෙදියන් මාර්ගයෙන් හෝ වෛද්යවරුන් හරහා හෝ අවශ්ය උපදෙස් ලබාගැනීම අත්යවශ්ය වේ
- කෑම පාලනය මගින් පාලනය කළ නොහැකි නම් ඖෂධ හෝ ඉන්සියුලීන් එන්නත් මගින් පාලනය කළ හැකිය. මෙට්ෆොමින් ඖෂධය වෛද්ය උපදෙස් මත ලබා ගත හැකි අතරම ඒ මගින් ඉන්සියුලින් අවශ්යතාවය අවම කරගත හැකිය
- ගැබිනි සමයේ 16 වන සතියට පෙර ඔබට දියවැඩියා තත්ත්වය ඇති බව සනාථ වුවහොත් ඇස්ප්රින් ඖෂධය ගැනීම ආරම්භ කරන්න
- දියවැඩියා තත්ත්වයෙන් පෙලෙන මව්වරුන් ෆෝලික් අම්ලය විටමිනය 5mg ලබාගත යුතුය
- ඔබට ග්ලුකෝමීටරයක් මිලදී ගත හැකි නම් සෑම ආහාර වේලකින්ම පැය දෙකකට පසුව රුධිරගත සීනි ප්රමාණය පරීකෂා කොට බැලිය හැකිය. නැතිනම් සති දෙකකට වරක් රෝහල්ගත වී අවශ්ය පරීකෂණය සඳහා යොමු වන්න
- සති 28, 32 සහ 36 යන කාලසීමාවන් තුළදී ස්කෑන් පරීකෂණ සඳහා යොමු වී දරුවාගේ වර්ධනය පිළිබඳව පරීකෂා කරවා ගැනීම ඉතා වැදගත් වේ
- සති 20 පසු සතියකට වරක්වත් රුධිර පීඩනය මැන බැලීමටද සිහිතබාගත යුතුය
දරු ප්රසූතියේදී
දියවැඩියා තත්ත්වයේ සිටින මෙවැනි මව්වරුන් කෑම පාලනය මගින් පමණක් දියවැඩියා තත්ත්වය පාලනය කරන්නේ නම් සති දොලහේ ස්කෑන් පරීකෂණයෙන් ලබා දුන් ප්රසූති දිනයේ සිට සතියක් ඇතුළත ප්රසූතිය සිදුකළ යුතුය.
එසේම ඖෂධ හෝ ඉන්සියුලින් මගින් දියවැඩියා තත්ත්වය පාලනය කරන මව්වරුන් නම් සති 38 -39 ඇතුළත සංකූලතා පවතින මව්වරුන් සති 37 -38 කාලය ඇතුළතය ප්රසූතිය සිදු කළ යුතු වේ. කෙසේ වුවද මේ තත්ත්වය මවකගෙන් මවකට වෙනස් විය හැකි බැවින් වෛද්ය උපදෙස් මත සියල්ල තීරණය වේ.
දරු ප්රසූතියෙන් පසු,
පළමු කාණ්ඩයට අයත් ගැබිනි සමයේ දියවැඩියාව තත්ත්වයෙන් පෙළුණු මව්වරුන් එනම් ගැබ් ගැනීමට පෙර සිටම දියවැඩියාව පැවති මව්වරුන් සුපුරුදු පරිදි තම සාමාන්ය ඖෂධ ලබාගැනීම සම්බන්ධව වෛද්ය උපදෙස් ලබාගත යුතුය. ගැබ් ගැනීමෙන් පසුව මේ තත්ත්වයට පත් වූ මව්වරුන් දරු ප්රසූතියෙන් පසුව ලබාගත් ඖෂධ නතර කළ යුතු අතරම ප්රසූතියෙන් සති හයකට පසුව රුධිර පරීකෂාවක් සඳහා යොමු විය යුතුය. එහිදී සාමාන්ය තත්ත්වයට පත්ව නැතිනම් කායික වෛද්යවරයෙක් වෙත යොමු වී ඖෂධ හා උපදෙස් ලබාගැනීම කළ යුතුය. මීට අමතරව දරු ප්රසූතියෙන් පසු දියවැඩියා තත්ත්වය පහව ගිය මව්වරුන් ඊළග ගැබ් ගැනීමට අවශ්ය වෛද්ය උපදෙස් ලබාගනිමින් සති 16ට පෙර ඇස්ප්රින් ඖෂධය ආරාම්භ කරන්න. අවුරුදු 35 වැඩි ඉහත තත්ත්වයට මුහුණ දුන් මව්වරුන්ට දියවැඩියාව සාමාන්ය තත්ත්වයේදීත් ඇති විය හැකි නිසා වසරකට වරක් දියවැඩියා පරීකෂණයක් සඳහා යොමුවන්න.
— © උපුටා පලකිරීම තහනම්. (වැඩිදුර විස්තර)–
වෛද්ය කරුණු සැපයීම සහ අධීක්ෂණය
 මෙම ලිපි පෙළෙහි ඇති වෛද්ය විද්යාත්මක කරුණු අප වෙත සපයා, ලිපි වල ඇති කරුණු අධීක්ෂණය කර සනාථ කිරීමට අපට සහය වූයේ කොළඹ විශ්වවිද්යාලයේ කථිකාචාර්ය සහ ද සොයිසා කාන්තා රෝහලේ ප්රසව හා නාරිවේද විශේෂඥ, වෛද්ය ප්රබෝධන රණවීර මහතා විසිනි.
මෙම ලිපි පෙළෙහි ඇති වෛද්ය විද්යාත්මක කරුණු අප වෙත සපයා, ලිපි වල ඇති කරුණු අධීක්ෂණය කර සනාථ කිරීමට අපට සහය වූයේ කොළඹ විශ්වවිද්යාලයේ කථිකාචාර්ය සහ ද සොයිසා කාන්තා රෝහලේ ප්රසව හා නාරිවේද විශේෂඥ, වෛද්ය ප්රබෝධන රණවීර මහතා විසිනි.
ලිපි සැකසුම හා සංස්කරණය සාරංගි රන්පටබැඳි විසිනි.